- Accueil
- 74 (2020/1) - Varia
- Recours et pratiques thérapeutiques antidiarrhéiques à Yaoundé, Cameroun
Visualisation(s): 4237 (11 ULiège)
Téléchargement(s): 260 (0 ULiège)
Recours et pratiques thérapeutiques antidiarrhéiques à Yaoundé, Cameroun

Document(s) associé(s)
Version PDF originaleRésumé
Background : Les maladies diarrhéiques constituent un problème de santé publique majeur dans les villes des PED. Au Cameroun, un programme de recherche visant à identifier les facteurs de risques des diarrhées dans la ville, de mesurer leur prévalence et d’appréhender les recours thérapeutiques des ménages a été mis en place. Objectifs : Cette étude se propose principalement de saisir les itinéraires et comportements des ménages de la ville de Yaoundé face aux affections diarrhéiques. Méthode : Il s’agit d’une étude épidémiologique transversale centrée sur les ménages comprenant des enfants âgés de 6 à 59 mois à Yaoundé (Cameroun). Cette étude a été déclinée en des enquêtes socio-environnementales et médicales, notamment de recherche de selles diarrhéiques et de recours aux soins des ménages affectés. Résultats : Ces enquêtes menées auprès des 437 ménages ont montré que 398 (91,07 %) recourent aux soins en cas de diarrhée. Trois principaux itinéraires ont été identifiés : automédication, recours à une structure de soins moderne, appel au service d’un tradipraticien. Malgré l’endémicité de la pathologie, de nombreux ménages (39, soit 08,92 %) ne recourent pas aux soins. Conclusion : L’importance du non recours ou du renoncement aux soins, et l’ampleur de l’automédication requièrent l’adoption d’un plan d’actions d’éducation à la santé, notamment pour une prise en charge encadrée des pratiques thérapeutiques anti diarrhéiques dans la ville.
Abstract
Background: Diarrhea are currently a major public health concern in many developing cities. In Cameroon, a research program has been initiated to identify risk factors predisposing dwellers to diarrheas, to measure their prevalence, and ascertain use of healthcare in Yaoundé. Objectives: This study mainly aims at grasping households behaviors in terms of resort to treatment against diarrheal diseases. Method: A cross-sectional study on households with children under five years was carried out in the city. Field investigation comprised two aspects: a socioenvironmental aspect and a medical survey, namely investigation on diarrheal occurrence and resort to treatment. Results: The microbiological examinations revealed a prevalence of 14,4% (437 diarrheas cases over the 3 034 examined children). Among the 437 investigated diarrheic households, 398 (91,07%) have looked for treatments. Despite the endemicity of diarrheal diseases, it appears that Moreover, it has appeared that 39 households, that is 08,92% do not resort to any treatment in case of diarrheal occurrence. Learning objectives: Giving the extent of households who renounce to medication and with regard to the great number of those who resort to self-medication, it is necessary that an education health policy be adopted so as to control medication practices against diarrheal diseases in the city.
Table des matières
Introduction
1Les diarrhées sont un ensemble pathologique très ancien. Considérées à travers les âges et les continents comme le reflet des mauvaises conditions de vie (Cocheton et al., 1987 ; Dufour, 1814), les médications proposées ont associé des mesures préventives (stricte observance de règles d’hygiène de vie individuelle et collective) (Bhattarcharya, 2003 ; Dugdale et al., 1982) et des mesures curatives (médication purgative et évacuante aux XVe et XVIIe siècles, thérapies de compensation aux XVIIIe et XIXe siècles, et traitement par antibiotiques bien dosés et bien élaborés du début du XXe siècle) (Vignes, 1825 ; Tailarach, 1874 ; Villod et al., 1979). Durant la deuxième moitié du XXe siècle, les progrès réalisés dans leur prise en charge thérapeutique, notamment en matière de réhydratation ont permis une réduction de la mortalité due aux diarrhées (Bern et al., 1992 ; Klotz, 2001). Mais, de par leur ampleur et fréquence, elles demeurent un problème majeur de santé publique. En 2017, on a estimé à environ 1,7 milliard de cas de diarrhée infantile dans le monde, sur lesquels 525 000 enfants sont décédés. Huit de ces décès sur dix se sont produits durant les deux premières années de vie (WHO, 2017). Cependant, si la morbidité est réelle sous toutes les latitudes, la létalité concerne presque exclusivement les pays en développement où un enfant présente en moyenne 3 à 9 épisodes diarrhéiques par an, et où cette pathologie constitue le premier motif d’hospitalisation en milieu pédiatrique (Gordon et Akobeng, 2016 ; Danewa et al., 2016). Il en est ainsi du Cameroun où la littérature médicale rapporte que les maladies diarrhéiques sont après les infections respiratoires aiguës, la première cause de morbidité et de mortalité infantiles (Nguendo Yongsi, 2016). Plus encore que ce classement général, c’est le pourcentage de 13,9 % pour des zones urbaines comme Douala et Yaoundé qui attire l’attention. En dépit d’une morbidité et d’une mortalité élevées et constantes du fait de la co-infection avec d’autres pathologies (rougeole, infections respiratoires aiguës, malnutrition et sous-nutrition chroniques, paludisme, etc.), l’endémie diarrhéique demeure insuffisamment documentée au Cameroun, notamment dans la dimension de sa prise en charge thérapeutique. C’est fort de ce constat que nous avons entrepris cette étude dont l’objectif est d’identifier les trajectoires de soins et d’analyser les comportements et pratiques des ménages face à la maladie (diarrhée). Au regard du problème de santé publique posé par l’endémie diarrhéique, l’étude des comportements de recours aux soins en cas de diarrhées revêt un double intérêt : (i) d’une part, l’étude des comportements de recours aux soins représente un défi scientifique lié à l’investigation de dimensions encore peu explorées par les géographes ; et (ii) d’autre part, l’étude des comportements de recours aux soins constitue une source de connaissance nécessaire à l’élaboration d’éventuelles stratégies de lutte contre les maladies diarrhéiques.
I. Matériels et méthode
A. Définition de concepts
2Nous entendons par recours thérapeutiques, les voies utilisées par les individus pour l’obtention de soins. Selon Toon (2015) et Svalastog et al. (2017), les individus prennent des décisions en matière de recours aux soins, en développant des stratégies qui les mettent en relation avec divers lieux de traitements (centres de santé, marchés publics, cliniques privées, tradipraticiens) selon une trajectoire qui répond aux exigences de l’individu et de celle de son réseau social. Par recours aux soins, allusion est donc faite aux types de soins, mieux aux comportements affichés par les populations dans leur quête de soin. Cette quête s’orientant vers différentes voies inscrites aussi bien dans l’espace médical que dans l’espace géographique, nous parlerons indistinctement d’itinéraires thérapeutiques. Quant aux pratiques thérapeutiques, elles renvoient aux actes thérapeutiques réalisés, à la nature des soins c’est-à-dire des produits utilisés et aux techniques mises en œuvre pour venir à bout de la maladie
B. Cadre de l’étude
3Cette étude porte sur la ville de Yaoundé, localisée entre 3°47’ et 3°56’ N, et entre 11°10’ et 11°45’ E. (Figure 1). Yaoundé est soumise à un climat de type équatorial guinéen classique : précipitations régulières et abondantes et existence de quatre saisons : deux saisons sèches (de novembre à mars et de juillet à août), et deux saisons de pluies (de septembre à octobre et d’avril à juin). Les formations superficielles de la ville sont constituées de sols ferralitiques rouges généralement désaturés. Dans le périmètre urbain actuel, on trouve une végétation mixte faite d’arbres fruitiers plantés aux abords des voies publiques et des habitations, des forêts galeries et des plants maraîchers qui tapissent les fonds des vallées. Avec une superficie estimée à 18 000 ha, la ville abrite une population aujourd’hui évaluée à 2 765 568 habitants (World Population Data, 2019).
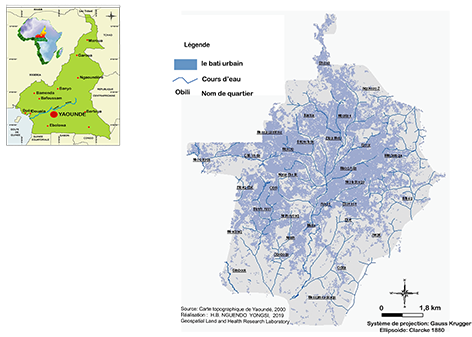
Figure 1. Localisation de Yaoundé
C. Source des données et méthodes de collecte
4Source : Les données présentées ici proviennent d’une étude interdisciplinaire menée sur la ville à l’initiative de l’Institut de Recherches pour le Développement (IRD), en collaboration avec le Centre Pasteur du Cameroun (CPC). Exécutée en 2002 dans ses aspects socio-environnemental et médical (identification des ménages diarrhéiques), l’étude a été actualisée en 2010 avec la dimension « recours aux soins ».
5Patients : Afin de minimiser le risque de confusion entre les diarrhées infectieuses et les selles molles que l’on observe normalement chez les nourrissons, l’enquête n’a ciblé que les enfants âgés de 6 à 59 mois.
6Collecte et traitement des données : La base de sondage était composée de tous les quartiers et ménages de la ville. Toutefois, nous avions procédé à un sondage stratifié à deux degrés : dans un premier temps, nous avons choisi 20 quartiers représentatifs des 105 que compte la ville ; ensuite et à l’intérieur de ces quartiers, nous avons sélectionné 3 034 ménages. Chaque ménage devait comporter en son sein un enfant âgé de moins de cinq ans. Approuvée par le Comité national d’éthique du Cameroun et coordonnée par nos soins, cette étude a été exécutée par des équipes mixtes (Médecins en fin de formation et enquêteurs socio-démographiques) qui ont visité les ménages sélectionnés pour relever les signes physiques et apprécier les antécédents médicaux de l’enfant, et prélever les selles. Ainsi, lorsqu’un cas de diarrhée était déclaré, un échantillon de selles était prélevé. Après écouvillonnage et ensemencement d’une partie du prélèvement dans un milieu de transport (cary-blair) aux fins d’analyse bactériologique, le reste de l’échantillon était conservé dans le pot pour des recherches parasitologiques et virologiques. Afin d’éviter la confusion entre des selles liquides qui seraient la manifestation d’une allergie à un aliment ou à un médicament quelconque et des selles proprement diarrhéiques, des examens macroscopiques et microscopiques étaient faits sur chaque échantillon de selle pour s’assurer que le diagnostic établi correspondait bien à notre définition opérationnelle de la diarrhée. L’analyse microbiologique s’est déclinée en des examens bactériologiques, virologiques et parasitologiques des échantillons de selles. Cette approche quantitative et médicale a été complétée par l’approche qualitative dont l’objectif était de saisir les recours thérapeutiques des ménages diarrhéiques.
7Les données ont été saisies sous Epi-Info 2011, puis exportées et analysées sous SPSS version 18.0. La signification statistique a été calculée en utilisant le test du Khi. L’analyse a utilisé la moyenne, le pourcentage, l’intervalle de confiance à 95 %, et le degré de signification était de 5 %.
II. Résultats
A. Aspects épidémiologiques
8Parmi les 3 034 enfants issus des ménages qui avaient fait l’objet d’une enquête médicale, nous avons relevé 437 enfants touchés par l’affection diarrhéique (Figure 2).
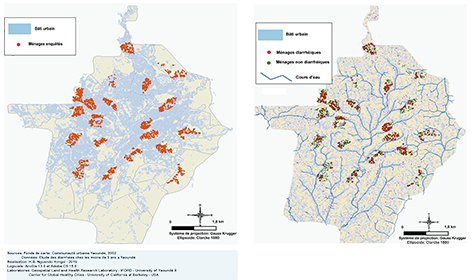
Figure 2 : Localisation des ménages enquêtés et des ménages diarrhéiques dans la ville
9Dans l’ensemble, on note une prévalence moyenne de 14,4 % ; toutefois cette prévalence est plus marquée chez les garçons que chez les filles (Graphique 1).
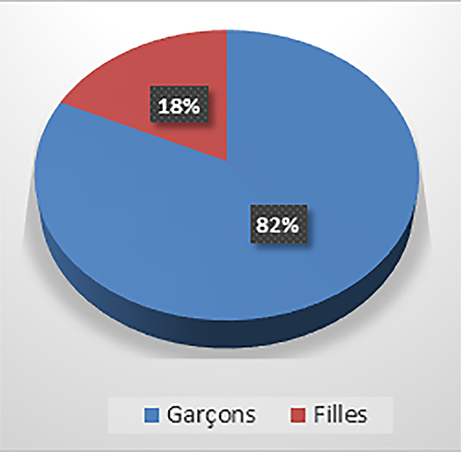
Graphique 1 : Répartition des cas de diarrhée selon le genre
10Sur ces 437 cas de diarrhées, les analyses microbiologiques ont été positives sur 260 échantillons de selles. Ce résultat fournit deux informations :
11- de nombreuses espèces sont présentes dans les selles analysées, traduisant ainsi le caractère infectieux de ces diarrhées (260, soit 59,2 %). Les agents pathogènes identifiés sont représentés par les virus (10, soit 3,8 %), les bactéries (96, soit 36,9 %) et les parasites (106, soit 59,2 %).
12- les cas de diarrhées dans la ville ne sont pas tous d’origine infectieuse, car il a été relevé que 177, soit 40,8 %, étaient liées soit au rôle du biberon (un biberon mal lavé ou mal stérilisé constitue un excellent milieu de culture), soit encore à l’intolérance ou aux erreurs alimentaires.
B. Recours et pratiques thérapeutiques
13En cas d’épisode diarrhéique, que la diarrhée ait été entérale (infectieuse) ou parentérale (non liée aux pathogènes), le temps mis pour consulter ou pour trouver un antidote pour combattre la diarrhée varie dans le temps (Tableau 1).
|
Tableau 1 : Temps mis par les ménages de Yaoundé pour recourir à un soin ou traitement anti diarrhéique |
|||||
|
Type de recours |
|||||
|
Temps mis |
Automédication |
Soins modernes |
Médecine traditionnelle |
Autre |
P. value |
|
[1-2 jours] |
59 (36,87%) |
14 (30,44%) |
27 (43,54%) |
06 (15,39%) |
0.391 |
|
[3-4 jours] |
88 (55,00%) |
19 (41,30%) |
16 (25,80%) |
12 (30,76%) |
0.0001* |
|
[5 jours et plus [ |
13 (08,13%) |
13 (28,26%) |
19 (30,64%) |
21 (53,85%) |
0.003* |
|
Total |
160 (100%) |
46 (100%) |
62 (100%) |
39 (100%) |
|
|
Chi2 test, * P < 0.05 ; IC=95% |
|||||
14Toutefois, tous les ménages de Yaoundé qui se sont résolus à recourir à un traitement n’affichent pas le même comportement thérapeutique. En effet, les trajectoires suivies par les ménages sont multiformes (Tableau 2).
|
Tableau 2 : Principaux Recours thérapeutiques des ménages en cas de diarrhée à Yaoundé |
||
|
Types de recours |
Fréquence |
Pourcentage |
|
Automédication uniquement
|
160 109 51 |
36,61 68,12 31,88 |
|
Soins modernes uniquement |
46 |
10,52 |
|
Médecine traditionnelle uniquement |
62 |
14,20 |
|
Soins modernes et Médecine traditionnelle |
130 |
29,74 |
|
Autre recours |
39 |
08,93 |
|
Total |
437 |
100,00 |
15Les médications proposées aux enfants diarrhéiques sont différentes et variées (Tableau 3).
|
Tableau 3 : Traitements proposés aux enfants souffrant de diarrhée à Yaoundé, selon le type de recoursNB |
||
|
A-Automédication |
||
|
Fréquence |
Pourcentage |
|
|
SRO (Dialine/Oracel) |
11 |
06,87% |
|
Cotrimoxasole (Bactrim) |
24 |
15,00% |
|
Amoxicilline |
18 |
11,25% |
|
Actapulgite/Ultralevure/Ercefuryl |
31 |
19,37% |
|
Immodium |
13 |
08,12% |
|
Nystatine/Fungizone |
09 |
05,62% |
|
Metronidazole (Flagyl) |
67 |
41,87% |
|
B- Traitements offerts /prescrits dans les structures de soins modernes |
||
|
Perfusion |
12 |
26,08% |
|
SRO (Dialine/Oracel) |
16 |
34,78% |
|
Cotrimoxasole (Bactrim) |
11 |
23,91% |
|
Amoxicilline |
07 |
15,21% |
|
Actapulgite/Ultralevure/Ercefuryl |
08 |
17,39% |
|
Immodium |
02 |
04,34% |
|
Nystatine/Fungizone |
11 |
23,91% |
|
Metronidazole (Flagyl) |
34 |
73,91% |
|
C- Produits traditionnels proposés |
||
|
Potion à base de feuilles de goyavier/papayer |
27 |
43,54% |
|
Potion à base de feuilles de ndolè |
09 |
14,51% |
|
Potion à base d’écorces d’arbre |
18 |
29,03% |
|
Potion à base de carotte ou d’eau de riz |
16 |
25,80% |
|
Potion à base d’huile de palme |
04 |
06,45% |
|
NB : Des patients recevant plusieurs prescriptions à la fois, les fréquences absolues ici ne peuvent pas correspondre aux fréquences mentionnées dans le tableau 2. |
||
16De la perception que les diarrhées résultent de l’ingestion d’aliments souillés et de la conscience que les diarrhées entrainent la déshydratation et une perte d’appétit, certains ménages (n=135) modifiaient l’alimentation de l’enfant, en ajoutant ou en supprimant des aliments dans le menu proposé. Cette modification était progressive à mesure que la diarrhée persistait (Tableau 4).
|
Tableau 4 : Modification de l’alimentation de l’enfant au cours de la diarrhée |
|||||||
|
A – Aliments ajoutés |
Diarrhée j1 |
Diarrhée j2-j3 |
Diarrhée j4-J5 |
P.value |
|||
|
Effectif |
% |
Effectif |
% |
Effectif |
% |
||
|
Riz - Couscous maïs - Carottes |
37 |
27,40 |
-------------------------------- |
0.001* |
|||
|
Manioc – Pommes de terre |
------------------ |
81 |
60,00 |
-------------------- |
0.002* |
||
|
Eau minérale - eau salée et sucrée -Nescafé |
--------------------------------------- |
109 |
80,74 |
0.592 |
|||
|
B – Aliments supprimés |
|||||||
|
Gombo – Haricot - Feuilles comestibles |
68 |
50,37 |
------------------------------------ |
0.487 |
|||
|
Arachides frais |
------------------- |
74 |
54,81 |
---------------------- |
0.537 |
||
|
Eau du robinet et de source - boissons sucrées locales (foléré, kossam) |
--------------------------------------------- |
87 |
64,45 |
0.003* |
|||
|
Chi2 test, * P < 0.05 ; IC=95% |
|||||||
17La maladie n’est pas une donnée essentiellement clinique dans les sociétés africaines. Les perceptions et représentations qu’ont ou se font les ménages de Yaoundé de la diarrhée donnent à penser que la médecine traditionnelle constitue le seul moyen de recours (Tableau 5)1.
|
Tableau 5 : Types de diarrhée, leurs causes et attitudes thérapeutiques chez les ménages à Yaoundé |
||
|
Types |
Causes |
Attitudes thérapeutiques |
|
Diarrhée aiguë ou chronique |
Sorciers |
Ne peut être soignée que par les guérisseurs et les patriarches |
|
Diarrhée du «mauvais ventre» |
Présence d’objets (animaux) dans le ventre |
Consulter un marabout-voyant pour déterminer l’objet et l’extirper |
|
Diarrhée du «ventre sale» |
Flatulence ou causée par une mauvaise alimentation |
Solliciter des potions pour purger le ventre |
|
Diarrhée de poussée dentaire |
Poussée dentaire |
Point besoin d’aller à l’hôpital car la modification de l’alimentation suffit à faire arrêter la diarrhée |
|
Diarrhée avec vomissements, douleurs abdominales, fatigue |
Causée par les sorciers ou "personnes à quatre yeux" |
Consulter un guérisseur traditionnel ou un patriarche |
|
Diarrhée d’allaitement |
Rapports sexuels avant 6 mois ou 1 an |
Arrêter toute relation sexuelle pendant toute la durée d’allaitement |
III. Commentaires
A. Aspects épidémiologiques
18La prévalence diarrhéique à Yaoundé est légèrement plus marquée chez les garçons. Ce ratio homme/femme de 1:4,5 confirme la tendance remarquée chez d’autres auteurs qui ont relevé un nombre de sujets diarrhéiques plus élevés chez les garçons que chez les filles (Thiagarajah et al., 2018 ; Kotloff et al., 2013). Dans l’ensemble, on note une prévalence de 14,4 %. Comparé à celui relevé pour l’ensemble du pays (18,9 %) et a fortiori à celui du milieu rural (19,7 %), ce taux de 14,4 % peut paraître modéré mais, dans le contexte de Yaoundé considéré comme une agglomération, il reste élevé. On constate que l’avantage urbain (existence et accès aux services et équipements sociaux) n’a pas véritablement joué pour ce type de pathologie, sinon très peu.
B. Recours thérapeutiques
19Nous partons du postulat que les pratiques thérapeutiques ne sont pas produites ex nihilo, indépendamment des circonstances de survenue de la maladie, mais, au contraire, en réponse à une situation morbide spécifique (Jaffre et de Sardan, 1999 ; Caldwell, 1993). Les choix thérapeutiques de la population suivent une logique pragmatique adaptant les soins prodigués aux caractéristiques de la maladie : la nature, l’intensité et la durée de la symptomatologie, mais également la perception de la maladie de l’enfant sont associées à la pratique de soins différents, dans des délais et pour des durées variables (Commeyras et al., 2006). Cela étant, en cas d’épisode diarrhéique, tous les ménages de Yaoundé n’affichent pas le même comportement thérapeutique. En effet, sur les 437 chefs de ménage interrogés, 398 (91,07 %) ont affirmé recourir à un traitement, contre 39 (08,93 %) qui ont déclaré utiliser aucun traitement, mais qui adoptent d’autres pratiques. À partir des déclarations des enquêtés, on note un sentiment de « compétence » vis-à-vis de la diarrhée de l’enfant. Selon ces enquêtés, « il faut d’abord laver l’enfant avec une eau fraîche, lui donner une tisane ou coction et des médicaments à la maison (à domicile). » En cas de persistance, « on pourra aller à l’hôpital, mais il faudra avant tout aller chez le guérisseur traditionnel. »
20Dans tous les cas, il ressort que le traitement doit d’abord être fait au sein de la concession, et que le recours aux autres soignants viendra après. L’itinéraire thérapeutique se décline ainsi qui suit :
21- En premier recours, les ménages choisissent l’automédication (36,61 %). Définie comme étant « l’utilisation, hors prescription médicale, par des personnes pour elles-mêmes ou pour leurs proches et de leur propre initiative, de médicaments considérés comme tels et ayant reçu l’autorisation de mise sur le marché avec la possibilité d’assistance et de conseils de la part des pharmaciens », l’automédication peut être vue comme un « système référentiel profane » (Ayalew, 2017) c’est-à-dire la culture et le savoir personnels qu’ont les individus sur la santé et les soignants. De nos jours, dans les pays en développement, l’automédication est devenue un moyen thérapeutique ordinaire auquel les ménages ont recours pour soigner même les problèmes de santé graves comme les maladies diarrhéiques. À Yaoundé, ce type de recours aux soins a revêtu deux formes : l’automédication par chimiothérapie et l’automédication traditionnelle. La première a consisté à l’usage d’antidiarrhéiques soit directement obtenus auprès des vendeurs de médicaments de rue ou chez des agents de santé non autorisés et opérant dans la clandestinité, soit provenant de la conservation des résidus thérapeutiques d’épisodes morbides précédents. Dans les ménages ayant pratiqué cette automédication par chimiothérapie, la décision d’y recourir a été prise sur initiative personnelle (59,63 %), sur conseil d’un ami ou d’un parent (28,44 %), sur conseil d’un agent de santé (11,92 %). La deuxième forme (traditionnelle) a consisté en l’usage de différentes potions et coctions à base de produits végétaux. Cette automédication est favorisée par les nombreuses informations médicales trouvées dans les médias, par les facteurs économiques (faibles revenus des ménages qui ne peuvent supporter les coûts de traitement composés des frais de consultation, d’examens médicaux, d’hospitalisation et des coûts des médicaments), et par les facteurs sociodémographiques (taille du ménage3, niveaux d’éducation des ménages2 (Lawrence et al., 2017 ; Roy , 2016).
22- Le second recours est constitué des soins modernes obtenus auprès des centres de santé publics ou privés où la pratique médicale est la médecine moderne depuis le diagnostic jusqu’au traitement. Ce moyen a concerné 10,52 % des ménages enquêtés dont 12 (26,08 %) l’ont fait pour se fixer sur la nature de la diarrhée (pathogènes en cause) et sur la thérapie appropriée, alors que 34 (73,92 %) s’y sont rendus au regard de la persistance des selles diarrhéiques et de la détérioration de l’état physique de l’enfant. Dans le contexte d’une métropole comme Yaoundé, ce taux de recours de 10,52 % paraît faible, traduisant ainsi les faiblesses du système de santé à travers (i) l’insuffisance de l’offre institutionnelle des soins qui pose le problème d'accessibilité géographique évoqué dans de nombreux travaux dont ceux de Konè (2012) et de Bolduc et al. (1996) qui ont montré un coefficient significativement positif entre la distance du lieu de résidence du patient et le centre de santé dans la demande de soins ; (ii) l’insuffisance du personnel en termes quantitatifs (le nombre d’infirmiers, de laborantins, de médecins requis pour les formations sanitaires n’est pas satisfait) et qualitatifs (certains postes comme ceux relatifs aux consultations, analyses médicales, prescriptions de médicaments sont tenus par les aides-soignants formés sur le tas). À ce problème de qualité des prestations, s’ajoutent des défaillances sur le plan de la déontologie professionnelle (développement de l’inconscience professionnelle, corruption et rackettage des malades, retards et absences régulières, affairisme de certains personnels de santé (Jaffre et de Sardan, 2003).
23- Le troisième recours est la médecine traditionnelle considérée comme étant l’ensemble des connaissances et pratiques explicables ou non, pour diagnostiquer, prévenir ou éliminer un déséquilibre physique, mental ou social, en s’appuyant exclusivement sur l’expérience vécue et l’observation transmises de génération en génération, oralement ou par écrit (Dunlop, 1995). Près de 15 % des ménages enquêtés à Yaoundé déclarent se rendre directement chez les tradi-thérapeutes (guérisseurs traditionnels) en cas de maladie. Parmi les raisons souvent évoquées, les critères économiques sont avancés en faveur des atouts de la médecine traditionnelle dont les coûts de traitement sont jugés bas. Toutefois, une étude de l’OMS (2002) rapporte que l’idée selon laquelle les soins traditionnels sont moins onéreux, est discutable dans la mesure où les modalités de paiement, souvent pour partie en nature et pour partie en argent, engendrent des frais qui n’apparaissent pas forcement au début du traitement. Comme autres déterminants, on peut penser aux lacunes relevées dans les structures de santé modernes, aux croyances et habitudes dont la préférence réside dans la dimension symbolique des pratiques traditionnelles que la médecine moderne n’intègre pas (Cantrelle et Locoh, 1990 ; Benoist, 1996). Un vaste champ de la recherche anthropologique et ethnologique a montré que dans différentes sociétés traditionnelles, la maladie n’était pas toujours perçue de façon rationnelle mais considérée comme prenant source dans le monde de l’invisible (Augé, 1986). Ainsi Clements (1932) classa les différentes causes de la maladie couramment invoquées dans les sociétés traditionnelles en cinq grands types : incorporation d’un objet maléfique, perte d’une âme, possession par un esprit, violation d’un interdit, agression d’un sorcier. Dans ce contexte de perception transcendante de la plupart des maladies, les solutions/réponses envisagées pour recouvrer la santé passent, le plus souvent, par le recours aux thérapeutes traditionnels (guérisseurs ou magiciens) (Dozon et Sindzingre, 1986). Ces derniers, selon la cause supposée de la maladie, procèdent par rituels, incantations ou administration d’antidotes censés bouter le mal hors du corps ou de l’esprit (Reyverand, 1983). On peut ainsi comprendre les déclarations de quelques ménages enquêtés qui identifient plusieurs types de diarrhées. Le Tableau 6 mentionne les causes selon les types, et les attitudes thérapeutiques.
24- Le quatrième comportement thérapeutique a consisté à associer la médecine moderne et la médecine traditionnelle. Cette forme de recours a été relevée chez 29,74 % de ménages et traduit la rémanence des pratiques traditionnelles malgré la diffusion de la médecine moderne et l’urbanisation (Diouf, 2000). L’introduction et la diffusion de la médecine moderne a certes rencontré l’adhésion des populations, mais elle ne s’est pas traduite par l’abandon total des pratiques thérapeutiques traditionnelles. D’une part, parce que les populations africaines aussi bien rurales qu’urbaines restent majoritairement attachées aux croyances ancestrales associant, de façon implicite ou explicite selon le cas, la maladie aux causes surnaturelles (Augé, 1984). D’autre part, même urbanisées, les croyances traditionnelles demeurent encore vivaces, les néo-citadins important en ville leurs pratiques thérapeutiques du milieu rural (Monteillet, 1999). La rémanence de ces croyances se traduit, de nos jours, par la subdivision des maladies en deux catégories, d’ailleurs non complètement disjointes : celles, bénignes et/ou bien connues pour lesquelles le recours à la médecine moderne est la solution la plus courante. Mais quand la maladie s’aggrave ou quand il s’agit d’une maladie rare, l’imputation à une cause transcendante reprend le dessus et il est alors fait recours à un initié (marabout, guérisseur, etc.) dont on pense qu’il est le seul capable d’obtenir la guérison (Faye et al., 2004). Ainsi peut-on comprendre dans le contexte yaoundéen, la combinaison médecine moderne et médecine traditionnelle mentionnée pour « renforcer » l’efficacité des médicaments modernes. On pourrait y voir un échec de la médecine moderne d’autant que des 130 ménages qui ont déclaré associer les deux médecines, 81 (soit 62,30 %) ont d’abord recouru à la médecine moderne avant de s’orienter vers la médecine traditionnelle. Une autre explication qu’on pourrait donner est qu’en fait, l’enfant diarrhéique est souvent considéré comme étant victime d’un mauvais sort ou d’un sorcier. Il est alors confié à un « féticheur » qui se chargera d’identifier la cause du mal et de le guérir (Dozon, 1995). Cette attitude est révélatrice des perceptions et représentations qu’ont les populations en Afrique noire de la maladie et de la santé du corps. Ainsi, l’on va à l’hôpital juste pour demander au médecin d’atténuer ou de faire disparaitre la douleur causée par la maladie, car le mal en lui-même ne sera réellement enlevé que par les guérisseurs et patriarches, ce d’autant que la cause de la maladie est d’ordre culturel et/ou religieux (Adam et Herzlich, 1994). La médecine traditionnelle intervient donc surtout comme un élément culturel qui raccorde le citadin aux pratiques médicinales ancestrales propres à son ethnie. Son impact psychologique ne peut être négligé.
25- Une catégorie de ménages diarrhéiques a déclaré ne recourir à aucun traitement. Mais, en réalité, face à la maladie, ils s’adonnent à des pratiques symboliques en fonction de la perception qu’ils ont de la maladie (Albrecht et Asif, 1995). 39, soit 8,93 % des chefs de ménage interrogés reconnaissent avoir recours à des prières et à divers sacrifices, soit comme seul recours thérapeutique, soit en accompagnement des autres moyens thérapeutiques.
C. Pratiques thérapeutiques (nature des moyens curatifs)
26La méthodologie d’enquête et les catégories d’analyse retenues ont permis de distinguer trois grandes filières : celle faisant appel à des moyens curatifs de type biomédical, celle reposant sur des savoirs dits traditionnels délivrés par des thérapeutes ou par soi-même, et celle portant sur la modification du régime alimentaire.
27Les moyens curatifs biomédicaux regroupent l’automédication par chimiothérapie et les prescriptions obtenues dans une formation sanitaire. Dans le détail, on a relevé 12 cas d’hospitalisation dont les patients ont reçu des perfusions. Le principe repose sur l’absorption active de sodium par la muqueuse intestinale lorsqu’il est associé à du glucose. La composition des SRO observées ici associait du sodium, un glucide (souvent du glucose), des bases avec une osmolarité proche de celle du plasma ; soit du soluté retenu par l’OMS et particulièrement adapté aux diarrhées hydriques et cholériformes. Parlant des médicaments antidiarrhéiques, ils avaient pour but de réduire le nombre d’émissions et donc la déshydratation. Ils agissent par 3 mécanismes différents : ralentissement du transit, action anti-sécrétoire, et adsorption. Ainsi, dans les deux recours (automédication et prescription par un personnel de santé), l’actapulgite a été utilisé chez 39 patients avec une diarrhée profuse (nombre de selles supérieur à 5 par jour). C’est que son efficacité a été démontrée par Zeller et Bougneres (1993) avec normalisation du transit en moins de 72 heures et amélioration de l’état général. En ce qui concerne la thérapeutique étiologique, l’amoxicilline a constitué un choix initial dans les nombreux cas de diarrhée aiguë bactérienne. D’ailleurs, à Djibouti, Indrio et al. (2011) ont suggéré son utilisation pour le traitement et la prophylaxie des diarrhées à shigelles, et des infections digestives à salmonelles mineures. Le cotrimoxazole, longtemps considéré comme le produit de référence dans le traitement des salmonelloses, conserve une place non négligeable. Chez les 35 patients traités par ce dernier, l’évolution s’est révélée favorable dans 85 % des cas. Le metronidazole semble avoir été plébiscité par la population qui lui prête la capacité à guérir immédiatement le mal, au prix d’une confusion entre l’action temporaire sur les symptômes et le traitement en profondeur de la maladie. De façon générale, les patients reçoivent fréquemment plusieurs médicaments de manière simultanée : traitements symptomatiques (SRO, antidiarrhéiques, antiseptiques) et traitements étiologiques (antibiotiques, antiparasitaires). Dans la pratique, des comprimés de natures différentes et de provenances diverses sont associés, dans l’idée pragmatique que leur ingestion a une incidence sur les symptômes et sur la rémission de la maladie.
28Le second moyen curatif pratiqué est la phytothérapie. La phytothérapie antidiarrhéique en première intention est une réalité vivante dans la ville de Yaoundé. Elle est employée par des personnes ayant antérieurement pratiqué ce mode de traitement dans leur milieu (village) d’origine. Elle comprend un ensemble de plantes qui, selon leurs utilisateurs, auraient des propriétés antidiarrhéiques. Très diverses, elles se présentent sous formes de feuilles, de racines, d’écorces. Les modes d’administration de ces plantes sont la voie orale, le bain, la purgation et la friction.
29La modification du régime alimentaire des enfants malades à travers la suppression et l’ajout de certains aliments a constitué la troisième pratique de nature curative qu’ont adopté les ménages à Yaoundé. Les modifications ont eu pour intention de réhydrater l’enfant, de limiter l’émission de selles liquides ou tout simplement d’arrêter la diarrhée. Dans la catégorie des aliments solides, l’ajout du couscous maïs, du manioc, des pommes de terre et du riz viserait à consolider le régime alimentaire de manière à rendre les selles plutôt molles. Bien que leur efficacité soit discutée, il est habituel de proposer un régime à base de riz (qui apporte des hydrates de carbone et s’avère hypoallergénique), de carottes, de féculents (pommes de terre) et de bananes, tant que les diarrhées persistent. L’apport d’acides gras à chaîne courte stimule la réabsorption d’eau au niveau du colon. Cette propriété peut donc être utilisée en cas de diarrhée aiguë dans le but de limiter la déshydratation. Considérés comme des aliments « provocateurs », « accélérateurs » ou « aggravants » de la diarrhée, le retrait du haricot, des arachides frais, du gombo et des feuilles le sont dans l’intention du moins d’arrêter, sinon de diminuer l’intensité et la fréquence des selles. Dans la catégorie des aliments liquides, la suppression de la consommation des eaux de robinet et de source, et des boissons sucrées locales (foléré, kossam) vise à interrompre la chaîne de risque de la maladie. Cette attitude montre une certaine compétence des ménages dans la connaissance des facteurs de risque de la diarrhée, en l’occurrence ici la consommation d’une eau et d’aliments pollués ; de nombreuses études conduites dans la ville ayant montré que les eaux provenant des robinets communautaires, des puits et des sources étant contaminées par des bactéries pathogènes (Nguendo Yongsi, 2010). Par ailleurs, l’ajout de l’eau minérale et de l’eau salée et sucrée montre que les ménages sont conscients qu’en face des diarrhées sévères, l’hydratation reste la principale thérapeutique, le recours à l’antibiothérapie étant réservé aux seuls cas qui le nécessitent. Il est à noter ici l’absence de l’ajout des probiotiques : simple méconnaissance ou poids financier quand on sait que le prix d’un yoghourt probiotique représente parfois la moitié du prix de la ration alimentaire quotidienne d’un ménage de classe sociale faible ! Quoiqu’il en soit, des études ont évalué l’apport des probiotiques en pathologie humaine (Isolauri, 2001). Administrés sous formes de médicaments ou de préparations alimentaires, les probiotiques (contenant des bactéries anaérobies notamment des Lactobacillus, Streptoccocus, Saccharomyces Boulardii, Bifidobacteria qui sont des germes saprophytes du tube digestif) jouent à l’état basal un rôle de « flore de barrière » face à des bactéries pathogènes. De plus, ils auraient un rôle immunomodulateur de l’écosystème digestif de l’intestin grêle. En complément d’un éventuel traitement, leur bénéfice a été prouvé en cas de diarrhée aiguë de l’enfant, surtout d’origine virale. Lactobacillus GG s’est avéré efficace dans la prévention des diarrhées chez l’enfant dénutri dans ce sens qu’il stimule le système immunitaire au cours des diarrhées aiguës de l’enfant (Saavedra, 2001). C’est dire que les probiotiques, comme mesures diététiques, ont une place à jouer dans le régime alimentaire des enfants diarrhéiques.
Conclusion
30Il se trouve que l’Afrique noire présente un large éventail d’initiatives thérapeutiques, allant de la médecine moderne aux médecines traditionnelles, en passant par les cultes de guérison des religions judéo-chrétiennes ou prophétiques. À côté s’ajoutent les pratiques populaires dont les principaux acteurs sont les parents et les vendeurs de médicaments (ambulants ou fixes) qui distribuent à travers les villes et villages des médicaments au détail. Le recours à ces itinéraires pour guérir de la diarrhée à Yaoundé illustre l’existence du pluralisme thérapeutique du reste pratiqué dans nombre de pays africains (Dossou-Yovo et al., 2001) et dont le succès est à la mesure de la crise des systèmes de santé et, plus globalement, de la crise des États africains. Concernant son fonctionnement, Dozon et Sindzingre (1986) affirment que « … ce pluralisme médical fonctionne sans exclusive : ses différentes composantes font l’objet d’un assez grand pragmatisme de la part des patients ou des consultants qui usent en effet de l’une comme de l’autre et suivent des itinéraires thérapeutiques balisés aussi bien par l’hôpital que par le guérisseur, tendant ainsi à égaliser ou à cumuler les spécificités et les avantages de chacune. » Par ailleurs, il est à noter que ce pluralisme thérapeutique à Yaoundé renvoie, d’une part, à une situation économique nationale précaire se traduisant par une insuffisance des ressources matérielles et humaines et, d’autre part, à une inégale répartition de ces ressources qui accordent la primauté aux soins curatifs alors que la prévention (mesures prophylactiques, hygiène de vie individuelle et collective ) devait être à l’avant-garde des stratégies de résorption des pathologies comme les diarrhées qui sont pour l’essentiel des maladies associées aux mauvaises conditions de vie et d’existence. Les comportements de recherche de soins des populations qui se caractérisent par le recours aux médecines autres que la médecine moderne (soit en alternance, soit de façon concomitante), visent donc à combler ce dysfonctionnement du système sanitaire moderne (Jaffre et de Sardan, 2001). D’autre part, les pratiques et les représentations qui les sous-tendent renvoient à une logique pragmatique et d’efficacité. Cette logique est dans certains cas plus prégnante que les déterminants financiers ou idéologiques (Fournier et Haddad, 1995). Elle explique qu’une personne utilise les médecines traditionnelles ou autres, non à cause de problèmes financiers, mais parce qu’elle croit en leur efficacité. C’est en cela qu’il est souhaitable de procéder à une amélioration de l’organisation des médecines traditionnelles africaines notamment en raison de leur efficacité réelle et de leur complémentarité avec la médecine moderne. Un autre enseignement à tirer est que l’automédication est une réalité culturelle, sociale dans nos villes (Geissler et al., 2000). Vouloir l’interdire, si cela même était possible, serait une erreur. Son utilisation spontanée par tout individu et sous sa propre responsabilité n’est pas forcément critiquable même si cette pratique apparaît être en contradiction avec les règles modernes du bon usage du médicament, de sa traçabilité, de certaines déclarations obligatoires, etc. Cette automédication responsable que nous prônons (qui consiste pour les individus, à soigner leurs maladies grâce à des médicaments autorisés, accessibles sans ordonnance, sûrs et efficaces dans les conditions d'utilisation indiquées) (OMS, 2004), devrait l’être pour traiter des symptômes courants et bénins (fièvre, douleur, toux), de quelques maladies spécifiques (crise hémorroïdaire, brûlures d’estomac), ou pour certaines pathologies chroniques pour lesquelles un diagnostic initial a été réalisé par le médecin et que le risque de gravité a été éliminé. Quel que soit le cas, le médicament utilisé devrait rentrer dans la catégorie de « médicament d'automédication », c’est-à-dire devant présenter les caractéristiques suivantes : (i) contenir une substance active adaptée à l’automédication avec un rapport efficacité/sécurité satisfaisant, (ii) être utilisé dans le cadre d’une indication relevant d’une prise en charge par le patient seul, (iii) avoir un conditionnement adapté à la posologie et à la durée prévue du traitement, et (iv) fournir dans sa notice une information au patient lui permettant de juger de l’opportunité du traitement, de comprendre facilement son mode d’utilisation et de connaître les signes qui doivent inciter à demander l’avis du médecin.
Notes
311La diarrhée chez l’enfant nous fait penser … à la sorcellerie, aux personnes qui ont quatre yeux, aux transgressions diverses.
322Une famille nombreuse a moins de ressources à consacrer à chaque personne malade et optera pour un type de soins à moindre coût.
333L’éducation peut influencer directement la nature de la demande de soins ; par exemple, elle peut amener les personnes d'un niveau scolaire élevé à utiliser elles-mêmes les médicaments sans prescription.
Bibliographie
34Adam, P. & Herzlich, C. (1994) Sociologie de la maladie et de la médecine. Paris, Nathan, 128p.
35Albrecht, J. & Asif, A. (1995) Father’s perception of child health in a squatter settlement, Karachi. Health Transition Review, 5(2), 110-121.
36Augé, M. (1986) L’anthropologie de la maladie. L’Homme, 26(1-2), 81-90.
37Augé, M. (1984) Ordre biologique, ordre social. La maladie, forme élémentaire de l’événement. In Augé M.(ed.) et Herzlich C. (ed.)., Le sens du mal, Anthropologie, histoire, sociologie de la maladie. Paris, Éditions des archives contemporaines, 35-91.
38Ayalew, M.B. (2017) Self-medication practice in Ethiopia: a systematic review. Patient preference and adherence, 11, 401-413.
39Benoist, J. (1996) Soigner au pluriel. Essais sur le pluralisme médical. Paris, Khartala, 520 p.
40Bern, et al. (1992) The magnitude of the global problem of diarrhoeal disease: a ten-year update. Bulletin WHO /OMS, 70, 705-714.
41Bhattarcharya, S.K. (2003) Progress in the prevention and control of diarrhoeal diseases since Independence. The National Medical Journal of India, 12, 15-19.
42Bolduc, D., Lacroix, G. & Muller, C. (1996) The choice of medical providers in rural Benin: a comparison of discrete choice models. Journal of Health Economics, 15, 477-498.
43Caldwell, J.C. (1993) Health transition: the cultural, social and behavioural determinants of health in the third world. Social science Medicine review, 2, 125-135.
44Cantrelle, P. & Locoh, T. (1990) Facteurs culturels et sociaux de la santé en Afrique de l’Ouest. Paris : Centre Français sur la Population et le Développement (CEPED), 36 p.
45Commeyras, C., Ndo, JR., Merabet, O., Kone, H. & Rakotondrabe, F.P. (2006) Comportement de recours aux soins et aux médicaments au Cameroun. Cahiers Santé, 1, 5-12.
46Clements, F.E. (1932) Primitive Concepts of Disease. American Archeology and Ethnology, 2, 185-252.
47Cocheton, J.J., Guerre, J. & Pequignot, H., (1987) Histoire illustrée de l’hépatogastro-entérologie de l’antiquité à nos jours. Paris : Roger, 347 p.
48Danewa, A.S., Shah, D., Batra, P., Bhattacharya, S.K. & Gupta, P. (2016) Oral Ondansetron in Management of Dehydrating Diarrhea with Vomiting in Children Aged 3 Months to 5 Years: A Randomized Controlled Trial. The Journal of Pediatrics, 169, 105-109.
49Diouf, P. (2000) Problématique des itinéraires thérapeutiques: approche anthropologique des comportements de recours aux soins en milieu rural sénégalais. DEA de Sociologie, UCAD, 135 p.
50Dossou-Yovo, J., Amalaman K. & Carnevale, P. (2001) Itinéraires et pratiques thérapeutiques antipaludiques chez les citadins de Bouake. Médecine Tropicale, 61, 495-499.
51Dozon, J-P. & Sindzingre, A.N. (1986) Pluralisme thérapeutique et médecine traditionnelle. Prévenir, 12, 43-52.
52Dozon, J-P. (1995) La cause des prophètes. Politique et religion en Afrique contemporaine. Paris : Seuil, 302 p.
53Dufour, A. (1814) Dissertation sur la diarrhée idiopathique. Paris, Faculté de Médecine, thèse de médecine.
54Dugdale, A., Lovell, S. & Gibbs, V. (1982) Refeeding after acute gastroenteritis: a controlled study. Archives of Diseases in Childhood, 57, 76-78.
55Elmer, G.W. & Mcfarland, L.V. (2001) Biotherapeutic agents in the treatment of infectious diarrhea. Gastroenterology Clinics in North America, 30, 837-854.
56Dunlop, D.W. (1975) Alternatives to modern Health Delivery System in Africa: Public policy of traditional Health systems. Social Science and Medicine, 9, 581-586.
57Faye, S.L., Lalou, R. & Adjamagbo, A. (2004) Soigner les enfants exclusivement à domicile en cas de paludisme en milieu rural sénégalais : un effet de la pauvreté ? African Population Studies/Étude de la Population Africaine, 2, 221-240.
58Fournier, P. & Haddad, S. (1995) Les facteurs associés à l’utilisation des services de santé dans les pays en Développement. Sociologie des populations, Gérard Hubert et Piché Victor (dir), PUM-AUPELF-UREF, Montréal, pp. 289-325.
59Geissler, P.W., Nokes, K., Prince, R.J., Achieng, R.O., Aagaard-Hansen, J. & Ouma, J.H. (2000) Children and medicines: self-treatment of common illnesses among Luo schoolchildren in western Kenya. Social science & medicine, 50, 1771-1783.
60Gordon, M. & Akobeng, A. (2016) Racecadotril for acute diarrhoea in children: systematic review and meta-analyses. Archives of Diseases in Childhood, 101(3), 234-240.
61Initiative de Bamako (1999) Plus de 10 ans après : 1987-1999. Rapport sur la mise en œuvre de l’Initiative de Bamako au Mali, Bamako-Mali.
62Indrio, F., Riezzo, G., Raimondi, F., Bisceglia, M., Filannino, A. & Cavallo, L. (2011) Lactobacillus reuteri accelerates gastric emptying and improves regurgitation in infants. European Journal of Clinical Investigation, 41, 417-422.
63Isolauri, E. (2001) Probiotics in human disease. The American Journal of Clinical Nutrition, 73, 1142-1146.
64Jaffre, Y. & Olivier de Sardan, J.-P. (2001) Les dysfonctionnements des systèmes de soins. Enquête sur l’accès aux soins dans 5 capitales d’Afrique de l’Ouest. Projet, Unicef, Coopération française, 290 p.
65Jaffre, Y. & Olivier de Sardan, J.P. (1999) La construction sociale des maladies. Les entités nosologiques populaires en Afrique de l’Ouest. Paris : PUF, 374 p.
66Jaffre, Y. (DIR.) & Olivier de Sardan, J.-P. (2003) Une médecine inhospitalière. Les difficiles relations entre soignants et soignés dans cinq capitales d’Afrique de l’Ouest., Paris : Khartala, 462 p.
67Klotz, F. (2001) Prise en charge des diarrhées aiguës. Médecine Tropicale, 61, 220-223.
68Kotloff, K.L., Nataro, J.P. & Blackwelder, W.C. (2013) Burden and aetiology of diarrhoeal disease in infants and young children in developing countries: a prospective, case-control study. Lancet, 382, 209-222.
69Kone, G. (2012) L’équité de l’accès aux soins dans un contexte de subvention des médicaments : une analyse économétrique des déterminants du recours aux soins à Dakar. Thèse d’économie, Université Cheikh A. DIOP, Dakar, 269 p.
70Monteillet, N. (1999) Aperçu sur un système de soins : le cas de Mbandjock. Anthropologie de la Santé, 17, 23-35.
71Nguendo Yongsi, H.B. (2016) Santé urbaine: géo-épidémiologie des diarrhées infectieuses à Yaoundé. Paris: Connaissances et Savoirs, 273 p.
72Nguendo Yongsi, H.B. (2010) Microbiological Evaluation of Drinking Water in a Sub-Saharan Urban Community (Yaoundé). American Journal of Biochemistry and Molecular Biology, 1, 1-10.
73Nguendo Yongsi, H.B. & Nono Wambo, E.M. (2007) Le commerce informel des médicaments et des produits pharmaceutiques en Afrique subsaharienne : facteurs d’émergence et de pérennité. Revue Le Pharmacien d’Afrique, 204, 11-20.
74OMS (2004) Pharmacovigilance : assurer la sécurité d’emploi des médicaments. Genève, Perspectives Politiques de l’OMS sur les médicaments, numéro 9, 6 p.
75OMS (2002) Médecine Traditionnelle : Besoins Croissants et Potentiel. Genève, WHO Policy Perspectives on Medicines, 2, 6 p.
76Reveyrand, O. (1983) Étiologie et perception de la maladie dans les sociétés modernes et traditionnelles. Premier colloque national d’anthropologie médicale (Paris, 28-30 novembre 1983), http://www.politique-africaine.com/numeros/pdf/016144.pdf
77Roy, I. (2016) Facteurs associés à la diarrhée chez les enfants de moins de cinq ans en Haïti. Département de démographie, Faculté des arts et des sciences, Mémoire de démographie, 87 p.
78Saavedra, J.M. (2001) Clinical applications of probiotic agents. The American Journal of Clinical Nutrition, 73, 1147-1151.
79Schiller, L.R., Pardi, D.S. & Sellin, J.H. (2017) Chronic Diarrhea: Diagnosis and Management. Clinical Gastroenterology and Hepatology, 15(2), 182-193.
80Svalastog, A.L., Donev, D., Jahren Kristoffersen, N. & Gajovic, S. (2017) Concepts and definitions of health and health-related values in the knowledge landscapes of the digital society. Croatian medical journal, 58(6), 431-435.
81Talairach (de), (1874) Quelques considérations sur l’étiologie et le traitement de la diarrhée endémique de Cochinchine. Montpellier, Thèse de Médecine, 1874.
82Thiagarajah, J.R., Kamin, D.S., Acra, S., Goldsmith, J.D., Roland, J.T. & Lencer, W.I. (2018) Advances in Evaluation of Chronic Diarrhea in Infants. Gastroenterology, 154 (8), 2045-2059.
83Toon, P. (2015) What is healthcare for? London Journal of Primary Care, 7(6), 115-117.
84Villod, M.T. et al. (1979) Les maladies diarrhéiques chez les jeunes enfants. L’enfant en milieu tropical, 120, 3-15.
85Vignes, P. (1825) Traité complet de la dysenterie et de la diarrhée. Paris : Rousselon.
86WHO (2011) The world health report 2010. A safer future. Accessed 25th August at http://www.who.int/whr/2011/en/index.html
87WHO (2017) World Health Report Executive Summary-achieving health for all. Available at: http://www.who.int/whr/1998/media_centre/executive_summary6/en/ Accessed: May 27, 2019.
88World Population Data (2017) Focus on Population growth. Available at: http://www.worldpopdata.org/ Accessed: June 2019.
89Zeller, J. & Bougnères, P.F. (1993) The use of actapulgite for the treatment of acute diarrhea in infants and children. Review of pediatric studies. Annals of Pediatrics, 4, 276-280.